Je ziet niet wat je niet ziet
Op 6 juni jl. sprak Aart Nederveen zijn oratie uit als hoogleraar Toegepaste MR Fysica. Hij liet zien hoe medische beelden steeds nauwkeuriger worden, maar tegelijkertijd functioneren in een medische context die hun betekenis mede bepaalt. Hieronder de bewerkte tekst van zijn rede.
Net als zoveel anderen die voor mij hier hebben gestaan, had ik vroeger nooit gedacht dat ik hoogleraar zou worden. Ik weet eigenlijk zelfs niet precies waarom ik ooit natuurkunde ben gaan studeren. Maar één voorval uit de periode tussen de middelbare school en de universiteit herinner ik me nog goed. Vlak voordat ik naar Delft ging, ontmoette ik een van mijn onderwijzers van de lagere school. Hij vroeg mij wat ik ging studeren. Toen hij mijn antwoord hoorde, schudde hij zijn hoofd. ´Dat heeft weinig ethische uitdaging´, zei hij. Zijn opmerking is altijd met mij meegereisd. Hij was een onderwijzer die met weinig woorden toch veel kon zeggen. Blijkbaar had hij een bepaald beeld van fysici. Die zitten ergens eenzaam en alleen in hun ivoren toren. Ik heb zijn opmerking begrepen als een aanmoediging om dat in ieder geval niet te doen. Na mijn studie natuurkunde heb ik gekozen voor onderzoek in het ziekenhuis, omdat ik graag mensen wilde helpen. Nu, ruim 25 jaar na het gesprek met mijn onderwijzer, is het tijd om de balans op te maken en vooruit te kijken. Ik heb gemerkt dat in de route die ik heb gevolgd de ethische uitdagingen alleen maar groter zijn geworden. Wie bezig is met MR Fysica, heeft vanzelfsprekend ook te maken met hoe MRI-beelden in de praktijk worden gebruikt. Wat zie je in die beelden echt en wat kunnen we daarmee doen?
Met magnetische resonantie imaging, MRI, kun je dingen in het lichaam zien die je met het blote oog niet ziet. MRI werkt als een bril die je opzet: je kunt opeens zien wat je eerst niet zag. Dat is een herhaling van wat gebeurde bij de introductie van de röntgentechniek rond de vorige eeuwwisseling [1]. Opeens was er voor artsen een alternatief voor lichamelijk onderzoek: ze konden naar binnen kijken! Dit concept van naar binnen kijken is enorm tot de verbeelding gaan spreken in de geneeskunde. Als we een ziekte willen begrijpen, helpt het als we de ziekte ook op een of andere manier kunnen zien. In de afgelopen 40 jaar na de introductie van de MRI-techniek zijn er steeds meer ziektes bijgekomen die we kunnen zien. En nog steeds volgen de MRI-innovaties elkaar in hoog tempo op. MRI-onderzoekers zoals ik dragen daar een steentje aan bij door telkens weer andere MRI-methodes te ontwerpen, een nieuwe bril te ontwikkelen.
Schaalfactor
Het eindproduct van een MRI-scan is altijd een afbeelding van het lichaam. Een plaatje van hoe het er van binnen uitziet. Liefst met een zo hoog mogelijke resolutie, zodat je precies kunt zien of er iets mis is. Nu is er iets aparts aan de hand met een MRI-scanner. Het lijkt een soort fototoestel dat een plaatje maakt, maar dat klopt niet. We meten iets dat nog geen plaatje is. Dat moet eerst nog worden bewerkt. Om te begrijpen hoe dat in zijn werk gaat, wil ik opnieuw het voorbeeld van de bril gebruiken. Van het uiteindelijke plaatje dat we zien, beschouwen we nu alleen maar even één pixel. De kleur van die pixel noemen we de grijswaarde. Laag betekent donker, hoog betekent licht.
Een MRI-beeld is natuurlijk opgebouwd uit heel veel pixels, maar voor nu kijken we naar die ene pixel met grijswaarde p. Het blijkt dat de grijswaarde in die pixel afhangt van het getal dat we met de MRI hebben gemeten, dat noem ik m. Maar de grijswaarde in de pixel wordt ook bepaald door nog een ander getal, de schaalfactor S. Om de grijswaarde in de pixel te berekenen moet je die twee op elkaar delen: p is m gedeeld door S. Die twee getallen m en S geven precies aan waar het vak zit van de MRI-fysicus. Met een MRI-scanner kun je heel veel verschillende soorten afbeeldingen maken. Je kunt telkens weer nieuwe dingen meten, andere getallen m, en je kunt ze ook op allerlei manieren ‘schalen’, met de schaalfactor S. Elke nieuwe combinatie geeft een ander plaatje. Die twee getallen m en S samen noem ik daarom onze MRI-bril. Om het MRI-plaatje te maken, moeten we heel veel sommen tegelijk oplossen
Natuurlijk is de werkelijkheid een beetje complexer dan ik nu voorstel. We moeten niet maar één som oplossen om het MRI-plaatje te maken, maar heel veel sommen tegelijk. Eigenlijk doet een MRI-scanner niets anders dan het oplossen van duizenden vergelijkingen met duizenden onbekenden. Als je de onbekenden weet, is het probleem opgelost. Dan weet je hoe het plaatje eruit ziet; elke pixel heeft zijn grijswaarde. Met een MRI-scanner neem je dus geen directe foto, zoals we gewend zijn. Met het getal m dat je meet, kun je niets. Het wordt pas een plaatje als je het bewerkt met het getal S. Zonder bril kun je niet zien.
Maar hoe kom je er nu achter of een MRI-meting nuttig is, voor de arts, voor de patiënt? Daarvan wil ik een paar voorbeelden noemen uit onderzoek dat ik in de afgelopen jaren heb uitgevoerd. We gaan een aantal brillen passen en kijken wat we zien! Met MRI kun je bijvoorbeeld meten hoe het bloed door onze bloedvaten stroomt. Als dat niet goed gaat, bijvoorbeeld door een vernauwing, kun je een hartinfarct krijgen. Of een herseninfarct. Het hangt ervan af waar het gebeurt. Uit zo’n vernauwing kan namelijk een stolsel vrijkomen dat verderop zorgt voor een blokkade. Maar hoe ontstaat zo’n vernauwing nu precies? Daar valt heel veel over te zeggen. Vaak gaat het zo dat er langzaam maar zeker allerlei verkeerde stoffen de vaatwand in lekken.
De mate waarin dat gebeurt, hangt af van de snelheid waarmee het bloed stroomt. Bloed dat stroomt langs de wand van bloedvaten, oefent een kracht uit op de wand, parallel aan de wand. Gaat het er snel langs, een grote kracht; staat het bijna stil, een kleine kracht. Anders dan je zou verwachten, blijkt het in de halsslagader gemiddeld genomen goed te zijn als de kracht op de wand groot is. Er kunnen dan weinig slechte stoffen de wand in glippen. Je kunt je dus voorstellen dat het belangrijk is om de kracht op de wand te kunnen meten. Daarvoor moet je beginnen met een MRI-scan die in staat is om de snelheid van het stromende bloed te meten. Uit de bloedstroom kun je vervolgens de kracht op de wand berekenen.
We hebben in de afgelopen jaren laten zien dat in de halsslagader op plekken waar de wand dik is, de kracht op de wand inderdaad laag is [2]. Rond de splitsing van de halsslagader is de kracht op de wand laag en juist daar is de wand al dikker. Het is al langer bekend dat in zulke gebieden met een complexe bloedstroom vernauwingen ontstaan. Maar het unieke van onze metingen is dat we dit proces in individuele patiënten kunnen bestuderen, zonder allerlei aannames te hoeven doen. Het vermelden waard is ook dat we dit verband al meerdere keren hebben kunnen aantonen [3][4]. We konden het reproduceren in onafhankelijke studies. Dat is belangrijk: twee keer hetzelfde meten geeft er vertrouwen in dat de meting correct is. Voor zoiets is niet altijd gemakkelijk subsidiegeld te krijgen, maar ik geloof heilig in het belang ervan. Er bestaat zoiets als the winner’s curse. Er is altijd een kans dat je toevallig een positief resultaat vindt. Als anderen het verband niet vinden en dat niet publiceren, kun je de waarde van je positieve resultaat gemakkelijk overschatten.
Korter scannen
Over MRI-scans valt veel goeds te zeggen. Maar ik wil toch ook één negatief puntje niet ongenoemd laten: de duur. Om de volledige bloedstroom door de halsslagader te meten, is nu een half uur scantijd nodig. Collega’s willen wel voor één keer als proefpersoon dienen, maar voor de patiënt bent is het toch een ander verhaal. Samen met collega’s wereldwijd doen we daarom erg ons best om sneller te scannen. Even terug naar de vergelijkingen. We meten gewoon minder getallen, maar proberen toch een even goed plaatje te maken. Om dat voor elkaar te krijgen, moet je iets slims doen met het getal S. Als je dat goed kiest, kun je toch nog een acceptabel MRI-plaatje maken. De afgelopen jaren hebben we hier belangrijke stappen in kunnen zetten. We gebruiken wiskundige methodes die het mogelijk maken de getallen die je niet gemeten hebt, toch goed te voorspellen. Voor het bepalen van het getal S kan MRI bovendien ook gebruik maken van de techniek deep learning, afkomstig uit de wereld van de kunstmatige intelligentie. Het getal S kun je bijvoorbeeld ook uitbreiden naar een neuraal netwerk. Al deze ontwikkelingen zorgen ervoor dat we nu wel tien tot dertig keer sneller kunnen meten dan voorheen. Dat is het verschil tussen een scan van een uur of twee minuten, het verschil tussen een marteling voor de patiënt of een scan die goed uit te houden is. Sommigen geloven in de
transparante mens
Nieuwe MRI-brillen laten telkens weer nieuwe aspecten zien van het lichaam. Je zou er bijna overmoedig van worden. Het liefst zou je gewoon direct naar binnen willen kijken. Alsof je een camera hebt die om zich heen bloedcellen, levercellen en spiercellen ziet. Kan dat? Dat is in ons vakgebied weleens onderwerp van discussie. Sommigen zijn daar heel optimistisch over. Zij geloven in de transparante mens. Naarmate de technologie verder gaat, kunnen we steeds meer zien. We kijken als het ware door de mens heen. Wij zelf als MRI-onderzoekers gebruiken deze taal vaak als we projectaanvragen schrijven. Dan zijn al te veel slagen om de arm niet verstandig. En je ziet het in de plaatjes in de wetenschapsbijlages van kranten. Als het daar over een ziekte gaat, staat er vaak een MRI-beeld bij. Daar zit de ziekte, dat is het.
Anderen zijn veel sceptischer. Want wat meten we eigenlijk met MRI? Strikt genomen niet meer dan de magnetische eigenschappen van weefsel, die ons worden ‘verklapt’ door protonen die een signaal uitzenden. Je neemt dan wel een grote stap als je zegt dat je met zo’n MRI-beeld het weefsel echt kunt leren kennen. Als de maan geel is, wil dat niet zeggen dat de maan van kaas is [5]. In ons vakgebied is er bijvoorbeeld een levendige discussie of je met MRI fibrose kunt meten. Fibrose is de vorming van extra bindweefsel. Dit proces is belangrijk in het ontstaan maar juist ook in de genezing van allerlei ziektes. We hebben verschillende MRI-brillen waarmee we denken fibrose een beetje te kunnen zien. Of dat zo is, moeten we vragen aan onze collega’s van de afdeling Pathologie. Hun bril is nog ietsje beter dan die van ons. Ze kijken door een microscoop en kunnen de cellen zelf zien. Wij hangen in een luchtballon boven het centrum van de stad; zij lopen door de straatjes en kijken naar binnen in de huizen.
Wie heeft er gelijk? De optimisten die door het lichaam heen kijken of de sceptici die zeggen dat je alleen maar weefseleigenschappen ziet? Zoals wel vaker ligt de waarheid in het midden. Ja, er is echte vooruitgang in de medische beeldvorming. We kunnen steeds meer zien. Dat kan niemand ontkennen. Ja, de resolutie van MRI-beelden blijft een beperking in vergelijking met andere methodes, zoals pathologie of optische imaging. Maar, en nu komt het, er bestaat niet één methode die direct is. In de histopathologie moet je het weefsel eerst uitnemen en bewerken en dan pas kun je de cellen zien. In dit geval klopt de metafoor van de camera die onbekommerd tussen de cellen rondloopt evenmin. Hier stuiten we op een karakteristiek van de wetenschappelijke methode. Als we gaan waarnemen, moeten we altijd eerst een deel van de werkelijkheid buiten de haakjes zetten. We passen een reductie toe, anders kunnen we niet verder.
De blinden en de olifant
Ter verduidelijking een verhaal, ontstaan in het oude India [6], over een groep blinde mannen, die nog nooit een olifant hebben ontmoet. Op een dag komen ze er toch een tegen, en ze kunnen het dier uiteraard alleen leren kennen door te voelen. Ze krijgen daardoor allemaal een heel verschillend beeld van de olifant.
Degene die zijn hand op de slurf legt, zegt: een olifant is niet anders dan een dikke slang. Maar de man die zijn poot vasthoudt, beweert: nee, de olifant lijkt nog het meest op een boomstam. En de man naast de flank van de olifant, constateert dat de olifant niets anders is dan een sterke muur. En zo kunnen we nog even doorgaan natuurlijk. De moraal van dit verhaal is mooi verwoord door de fysicus Werner Heisenberg: ‘We have to remember that what we observe is not nature in itself, but nature exposed to our method of questioning.’ Dat kunnen we naar onze situatie toe vertalen. Wat wij van de patiënt zien, is niet de ziekte zelf, maar het weefsel blootgesteld aan onze MRI-bril. Je ziet niet wat je niet ziet. Een MRI-scanner is een hermeneutisch apparaat [7]; het legt de werkelijkheid aan ons uit. We ontdekken de werkelijkheid niet alleen met een MRI-scanner, we maken die ook. Mijn huisarts keek ook zonder apparaat wel door mij heen
Maar is het nu zo erg dat je met MRI niet alles ziet? Dankzij die blinde wetenschap hebben we toch veel kunnen bereiken. Artsen kunnen ook niet meer zonder. Toen ik zelf op mijn achtste met heftige buikpijn naar de huisarts ging met mijn vader en moeder, lag ik binnen een uur op de operatietafel in het ziekenhuis in Sliedrecht. Een blindedarmontsteking. Tegenwoordig zou dat niet zonder beeldvorming zijn gegaan. Onderzoek heeft immers aangetoond dat er zonder beeldvorming te vaak onnodig wordt geopereerd. De uitzondering op deze regel is natuurlijk mijn huisarts van vroeger; die kon ook zonder apparaat wel door mij heen kijken.
Het blindedarm-voorbeeld laat goed zien wat de relevantie kan zijn van imaging. Bijvoorbeeld in de oncologie als het onzeker is of behandelingen zullen aanslaan. Als je van tevoren weet dat een bepaalde behandeling geen of nauwelijks effect zal hebben, hoef je die ook niet in te zetten. Dat spaart geld uit, maar is uiteindelijk ook beter voor de patiënt. In het AMC hebben we daarom de afgelopen jaren de waarde van verschillende MRI-brillen onderzocht voor het karakteriseren van alvleesklierkanker. Het blijkt dat patiënten met een lagere tumorceldichtheid gemeten met MRI langer overleven na chemotherapie. Dit soort informatie kan in de toekomst gebruikt worden voor de keuze om therapieën wel of niet in te zetten.
Niet zo duidelijk
Toch ligt het niet altijd zo duidelijk. Neem bijvoorbeeld het uitrekenen van krachten op de wand van een bloedvat. We doen dat ook vaak in de aorta. Een afwijkende kracht op de wand kan daar vervelende gevolgen hebben. Deze kan ervoor zorgen dat de wand slapper wordt, uitzet, en uiteindelijk zelfs scheurt, met alle gevolgen van dien. Daar is tegenwoordig veel aan te doen. Het is zelfs mogelijk een heel stuk van een zieke aorta te vervangen. Maar elke chirurg zal zich van tevoren afvragen welk deel van de aorta moet worden vervangen. Daar kan MRI-beeldvorming misschien bij helpen. In een onderzoek uitgevoerd door collega’s in Canada werd voorafgaand aan de operatie de kracht op de wand uitgerekend, met behulp van software ontwikkeld in onze groep [8]. Het zieke stuk van de aorta werd vervolgens door de patholoog onderzocht. Wat bleek? Juist op de plekken met een hogere kracht zat minder elastine, een stofje dat belangrijk is voor goed functioneren van de aortawand. Dit was een mooi resultaat. Met MRI kun je iets zien wat je anders alleen kunt waarnemen door het weefsel onder de microscoop te onderzoeken. En het is nog belangrijk ook, voor artsen en uiteindelijk voor de patiënt.
Dat merkten we op congressen. Ik herinner me dat er een chirurg naar ons toe kwam die zei: als jullie voor mij kunnen afbeelden waar precies de kracht op de wand afwijkend is, dan weet ik precies welk stuk van de aorta ik moet weghalen en vervangen. Daar moesten wij een beetje om lachen. Zo makkelijk kan het natuurlijk niet zijn. Je kunt niet puur op basis van MRI-beelden beslissen hoe ziek of slecht de aortawand is. Maar toen we beter nadachten beseften we dat we zelf het probleem hadden gemaakt. We maken afbeeldingen die zo mooi en visueel mogelijk onze resultaten weergeven. Kijk, daar zit de afwijking. Als we dat doen, hebben wij het gevoel dat we meer doen dan alleen maar mooie plaatjes maken. We beelden iets af wat er echt is, denken we. We kunnen het de chirurgen vervolgens niet kwalijk nemen dat ze denken hieruit iets te kunnen leren. Wij zijn verantwoordelijk voor de beelden die we maken en wat artsen ermee gaan doen.
Eend of konijn?
Wij maken beelden. Dat is ook letterlijk waar, want de plaatjes die MRI-wetenschappers graag laten zien, komen echt niet meteen uit onze scanners rollen. In onze wetenschappelijke papers zetten wij vaak zgn. typical examples. Onderling grijnzen we dan altijd een beetje als we die aan elkaar laten zien: iedereen weet dat dat het mooiste plaatje was dat we konden maken, waar we maanden aan gewerkt hebben.
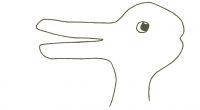
Om te verduidelijken wat hier gebeurt, doe ik een beroep op het bekende eend-konijn plaatje. Soms zie je hierin een konijn, soms een eend; het beeld springt als het ware heen en weer. De Zwitserse neuroloog Peter Brugger heeft ooit een klein onderzoekje gedaan om uit te vinden of mensen eerst een konijn zien of juist eerst een eend [9]. Hij deed dat op twee verschillende tijdstippen bij willekeurige voorbijgangers die op het punt stonden de dierentuin van Zürich te bezoeken. De eerste keer op Paaszondag, de tweede keer in oktober. Wat bleek? Tijdens Pasen werd de afbeelding door de meeste mensen herkend als een konijn. Maar in oktober was het precies andersom, toen dachten de meesten aan een eend. Blijkbaar legt een afbeelding niet eenduidig vast wat je ziet. En hangt wat je ziet toch een beetje af van hoe je bent gestemd, bijvoorbeeld door wat er op je bord heeft gelegen tijdens de paasdagen. Niet alleen het plaatje, ook het bijschrijft telt
Filosofen maken zich al een eeuw lang druk over dit konijn [10]. De vraag is wat er nu precies gebeurt als wij switchen van het konijn naar de eend. Een ding is zeker: er verandert niets met het plaatje. Eigenlijk gebeurt er iets vergelijkbaars als MRI-wetenschappers hun beelden van bloedvaten aan artsen laten zien. Het is niet alleen het plaatje dat telt. Ook het verhaal dat we erbij vertellen, waardoor we de verwachtingen van mensen managen, is belangrijk. Sterker nog, dat verhaal – over krachten, stofjes, dunne en dikke wanden – hadden wij ook in het achterhoofd toen we het plaatje maakten. Het perspectief waarmee we naar de dingen kijken is dus niet vanzelfsprekend.
Het eend-konijn-plaatje maakt samen met het verhaal van de olifant helder wat er gebeurt als wij beelden maken met onze MRI-brillen. We zien maar een deel van de werkelijkheid, maar dan zijn we er nog niet. Ook de poot van de olifant is nog niet helemaal eenduidig. We kunnen dat een boomstam noemen, maar misschien evengoed een pilaar. Wie wil gaan klimmen, ziet een boomstam, wie wil gaan bouwen ziet een pilaar. Op deze manier is het twee keer waar: je ziet niet wat je niet ziet. Je ziet de olifant niet, en aan wat je er wel van ziet geef je ook nog je eigen draai, afhankelijk van wat je van plan bent te gaan doen. In wat je wel ziet, zou je misschien ook nog iets anders kunnen zien.
Geen stoeptegels
Er is geen reden om al te verdrietig te worden van de beperkingen van onze MRI-bril. Want precies deze situatie maakt het vak van klinisch fysicus zo ongelooflijk interessant. We maken geen stoeptegels op bestelling, maar zijn bezig met innovatieve technologie die impact heeft in het leven van mensen. De bril kan het leven van artsen en patiënten veranderen. En daarom is het goed als we erbij vertellen wat ze gaan zien. Of als we vragen wat ze zouden willen zien. Niet alleen het plaatje telt, maar ook het bijschrift bij het plaatje.
Deze ontwikkelingen gaan hand in hand met de emancipatie van technisch opgeleide academici in ziekenhuizen. In de begindagen van de medische beeldvorming waren fysici nog het hulpje van de arts. Radiologen waren zelf begaafde experimentatoren en waren in veel gevallen ook technisch opgeleid. In mijn eigen ziekenhuis waart nog altijd de geest rond van Ziedses des Plantes, de uitvinder van de planigrafie. Hij deed tot op hoge leeftijd zelf nog experimenten. Maar nu wordt de zaal die naar hem vernoemd is regelmatig bevolkt door onderzoekers die zijn gepromoveerd in de beeldvorming en zelf geen medische opleiding hebben. Het belang van goed opgeleide technologen valt niet te overschatten. Maar niet alleen vanwege hun kennis van zaken zijn ze belangrijk, of omdat ze zulke mooie en handige dingen kunnen maken. Zij zijn aanspreekbaar op het gebruik van medische technologie. Wie begrijpt hoe het werkt, is altijd ook verantwoordelijk.
Wat kan dit verantwoordelijk zijn precies betekenen? Laat ik eerst zeggen wat het in ieder geval niet is. Ik doel niet in de eerste plaats op een raamwerk van regels waaraan nieuwe technieken moeten voldoen. Dat kan zijn waarde hebben, maar ik zou er niet mee beginnen. Als ik het over verantwoordelijkheid heb, of over ethische discussies, dan gaat het me vooral om de vraag naar betekenis en gebruik van MRI-technologie. Hoe werkt het precies, wat gebeurt er, wat zien we echt? Maar ook: wat zien we niet? Ik sluit daarbij aan bij een traditie in de techniekfilosofie die beseft dat techniek niet waardenvrij is [11]. Onze MRI-beelden zijn ingebed in de medische praktijk, ze staan nooit op zichzelf. En dat mag benoemd worden. Momenteel hebben wij daar te weinig taal voor. Als het moeilijk wordt, hoor ik nog steeds weleens om me heen: dat moet de arts beslissen. Die tijd is echt voorbij. Als het gaat over de impact van technologie, zullen wij op zijn minst de arts heel erg moeten helpen. Onze plaatjes komen niet uit de lucht vallen, ze zijn door ons ontworpen en zitten vol menselijke keuzes en technische beperkingen. Tussen het maken van een beeld en het maken van een medische beslissing op basis van dat beeld is geen strikt onderscheid te maken. Wie alles denkt te zien, kan toch veel missen
Met deze houding roeien we soms tegen de stroom in. Van beelden gaat immers altijd een bepaalde suggestie uit. Zo is het echt, kijk maar, je kunt het zien. Dat gaat ver terug. Kennen is al sinds de oude Grieken in de eerste plaats een soort aanblikken [12]. Meten is weten, of nog beter: zien is weten. Maar je kunt niet zien wat je niet ziet. Dat is een tamelijk nuchtere en terechte constatering die kaarsrecht overeind blijft, ook na bijna 40 jaar MRI-geschiedenis. Het ter sprake brengen van de beperkingen van beeldvorming kan gebeuren op een opbouwende manier, daar hoef je geen zuurpruim voor te zijn. Het maakt ons vooral creatief in het bedenken van experimenten om de betekenis van MRI-metingen beter te begrijpen.
Trouwens, ook artsen weten heus wel dat ze op beeldvorming alleen niet moet varen, het verhaal van de patiënt wordt ook altijd meegewogen. Dat blijkt ook in een recent rapport van de Raad voor Volksgezondheid en Samenleving [13]. Hierin wordt kritiek geleverd op het paradigma van evidence based medicine. Natuurlijk, evidence based medicine heeft ons veel gebracht, daarover geen twijfel. Juist imaging is een van de paradepaardjes binnen deze benadering en heeft ook bijgedragen aan haar succes. Imaging levert getallen, harde kennis, sluitend bewijs. Maar toch zie je niet alles. Volgens dit rapport moet de context ook gewicht krijgen en die is wat minder makkelijk in getallen uit te drukken. Bij die context kun je denken aan de persoonlijke waarden van de patiënt. Ik citeer uit het rapport: ‘Ziekte en zorg gaan over existentiële zaken, en raken vaak de essentie van het leven en hoe we daarover denken. Niet alles van waarde is meetbaar.’ Wie alles denkt te zien dankzij medische technologie, kan toch veel missen.
De schrijvers van het rapport voeren een pleidooi voor een moreel marktplein, waarop wordt besproken wat goede zorg is. Goede zorg is niet het resultaat van goed gevolgde procedures, dat zijn slechts hulpmiddelen. Bij dit voorstel wil ik aanhaken. Aan dit gesprek op het morele marktplein mogen klinisch fysici, technisch geneeskundigen, biomedical engineers of hoe ze ook heten, allemaal meedoen. Zij leveren een bescheiden, maar belangrijke bijdrage. Wij leveren mooie plaatjes, maar vertellen ook het verhaal bij die plaatjes. We willen precies begrijpen en kunnen uitleggen hoe onze beelden aansluiten bij problemen die artsen en patiënten in de praktijk ervaren.
Onbekend terrein
Het helpt in dit verband niet dat we als wetenschappers vooral worden gestimuleerd onze eigen output te maximaliseren. Gelukkig lijkt hier de wal het schip te keren. Maar er zou nog meer gedaan kunnen worden. In Nederland is de samenwerking tussen bedrijfsleven en wetenschap goed geregeld. Dat kan ook niet anders, want technologieonderzoek is van nature gericht op toepassing. Utilisatie en valorisatie zijn termen die in dit verband vaak worden gebruikt. Als wetenschappers wordt ons daarom gevraagd om bij projectaanvragen na te denken over mogelijke commercialisatie. En ook: kun je laten zien dat dit niet alleen leidt tot nog duurdere gezondheidszorg? De MRI-bril is in sommige gevallen gewoon te duur. Prima vragen dus wat mij betreft, maar toch vind ik ze eenzijdig. Wie nadenkt over het gebruik van zijn of haar uitvinding, bedrijft impliciet ook ethiek. Immers, wie een nieuwe MRI-bril maakt, rekent ook op patiënten en artsen die deze bril op een bepaalde manier gebruiken. Laten we ons daarvan bewust zijn. Dus het schrijven van een utilisatieparagraaf in een subsidieaanvraag is niet genoeg; er hoort ook een ethische paragraaf bij. Hierin staan creatieve voorstellen waarin duidelijk wordt hoe juist deze nieuwe technologie het goede leven dient en meer is dan een middel voor bedrijven om geld te verdienen. Of, als dat te moeilijk is: voorstellen die laten zien hoe dit soort vragen zullen worden geagendeerd en besproken met alle belanghebbenden.
Ik realiseer me dat ik met dit voorstel onbekend terrein betreed. Als techniekwetenschappers in het ziekenhuis zijn we dit niet gewend; het ontbreekt ons aan taal. Ik merk dit bij mezelf. Soms moeten we een beetje geholpen worden. Bijvoorbeeld door de aanwezigheid van patiënten bij wetenschappelijke meetings. Ik herinner me hoe ik een paar jaar geleden aanwezig was bij een wetenschappelijk overleg over tongtumoren. Hier waren ook patiënten bij. Sommigen van hen misten door de tumor hun strottenhoofd, waardoor ze alleen konden praten door te drukken op een knopje op hun borst. Af en toe mengden ze zich met hun elektronische stem in de discussie. Dat veranderde op slag de sfeer aan tafel. Zoiets helpt wetenschappers om de eenvoudige vraag te stellen: hoe verandert mijn medische techniek het leven van mensen?
Niet los verkrijgbaar
We zien niet wat we niet zien. Dat inspireert tot verder onderzoek – wie weet wat we nog gaan zien! En tegelijkertijd tot bescheidenheid. Omdat we zonder bril niet kunnen zien. De beste bril is niet alleen die waarmee je het beste ziet, maar ook die waarvan patiënten het meeste gemak hebben in de praktijk. Zien is immers niet alles.
Mijn onderwijzer vroeg zich af of natuurkunde wel genoeg ethische uitdaging heeft. Hij had gelijk en ongelijk. Natuurkunde op zichzelf genomen heeft geen ethische uitdaging. Maar natuurkunde en techniek zijn niet los verkrijgbaar. Natuurkundige kennis en medische technieken hebben impact in het leven van artsen en patiënten. De manier waarop dat gebeurt mag professionals in een ziekenhuis bezighouden. Aan technologisch engagement alleen hebben we niet genoeg, ook ethisch engagement is nodig.
Prof. dr. ir. A.J. Nederveen is hoogleraar Toegepaste MR Fysica aan de UvA en klinisch fysicus bij de afdeling Radiologie van het AMC. Hij is hoofdredacteur van Wapenveld.
- J.W. Schot, H.W. Lintsen, A. Rip en A.A.A. de la Bruhèze, Techniek in Nederland in de twintigste eeuw. Deel 4: Huishoudtechnologie, medische techniek. Eindhoven, 2001, p. 278.
- Wie graag de plaatjes bij deze rede wil zien, kan een e-mail sturen aan de redactie.
- R. Duivenvoorden, E. VanBavel, E. de Groot, E.S.G. Stroes, J.A. Disselhorst, B.A. Hutten, J.S. Laméris, J.J.P. Kastelein, A.J. Nederveen. Endothelial shear stress a critical determinant of arterial remodeling and arterial stiffness in humans: a carotid 3.0 Tesla MRI study. Circ Cardiovasc Imaging. 2010, 3(5), 578–85.
- M. Cibis W.V. Potters, M. Selwaness, F.J. Gijsen, O.H. Franco, A.M. Arias Lorza, M. de Bruijne, A. Hofman, A. van der Lugt, A.J. Nederveen, J.J. Wentzel. Relation between wall shear stress and carotid artery wall thickening MRI versus CFD. J Biomech. 2016, 49(5), 735–41.
- Dit is een statement van Peter Rinck, die overtuigd is van de intrinsieke beperkingen van kwantitatieve imaging. Zie ook zijn columns op www.rinckside.org.
- https://en.wikipedia.org/wiki/Blind_men_and_an_elephant.
- Jan Vorstenbosch, Hoe maakt u het? Technologie in een veranderende gezondheidszorg. ZonMw, 2009, p. 30.
- D.G. Guzzardi, A.J. Barker, P. van Ooij, S.C. Malaisrie, J.J. Puthumana, D.D. Belke, H.E.M. Mewhort, D.A. Svystonyuk, S. Kang, S. Verma, J. Collins, J. Carr, R.O. Bonow, M. Markl, J.D. Thomas, P.M. Mccarthy, P.W.M. Fedak. Valve-Related Hemodynamics Mediate Human Bicuspid Aortopathy: Insights From Wall Shear Stress Mapping. J Am Coll Cardiol. 2015, 66(8), 892–900.
- Peter Brugger en Susanne Brugger. The easter bunny in October: is it disguised as a duck? Perceptual and Motor Skills, 1993, 76, 577-578.
- Met name dankzij de bespreking ervan door Wittgenstein in het tweede deel van zijn Philosophische Untersuchungen.
- Peter-Paul Verbeek, Op de vleugels van Icarus. Hoe techniek en moraal met elkaar meebewegen. Rotterdam, 2014.
- Gerard Visser, De druk van de beleving. Nijmegen, 1998, p. 124.
- Zonder context geen bewijs. Over de illusies van evidence-based practice in de zorg. Raad voor Volksgezondheid en Samenleving (RVS), Den Haag, 2017.